- トップ
- 記事一覧
- 病気・症状の記事一覧
- 【自分でできる睡眠障害の治し方】心地よい睡眠を手に入れるには?
【自分でできる睡眠障害の治し方】心地よい睡眠を手に入れるには?
0. はじめに〜不眠症・睡眠障害とは?〜
眠りに関して悩みを持っているでしょうか?
「眠たいのに眠れない」という状況は、誰にしも人生で一度は持つ悩みでしょう。
そのほとんどが、次の日大事な試験や仕事、イベントがあって緊張したり、前日睡眠をとりすぎたせいで目が覚醒している状態で、数日も経てばよく眠れるものでしょう。
しかし、時には不眠が改善せず長期間にわたって続く場合があります。
不眠が続くと日中に様々な不調が出現するようになります。
このように「1. 夜間の不眠が続き」「2. 日中に精神や身体の不調を自覚して生活の質が低下する」、この二つが認められたとき不眠症と診断されます。
不眠症・睡眠障害は国民問題
現在、多くの成人が眠りに関する問題を抱えており、その割合は30〜40%に上ることが一般的に知られています。
特に女性にその傾向が多く見られます。
こうした不眠症状の中で、長期間続く慢性的な不眠症は成人の約10%に影響を及ぼしており、原因としてはストレス、精神的な疾患、神経障害、アルコール、薬の副作用などさまざまです。
年齢を重ねるにつれて不眠症の症状が増え、60歳以上の人々の半数以上が何らかの不眠症状を経験しています。
また、東日本大震災や新型コロナウイルス感染症のような大きな災害の後では、一時的に不眠症状を自覚する人が増加することもあります。
このように、不眠症は特別な現象ではなく、一般的な健康問題なのです。実際、日本では成人の5%が不眠症に悩み、そのために睡眠薬を服用しているのです。
%20(1).png?w=3000&h=1575)
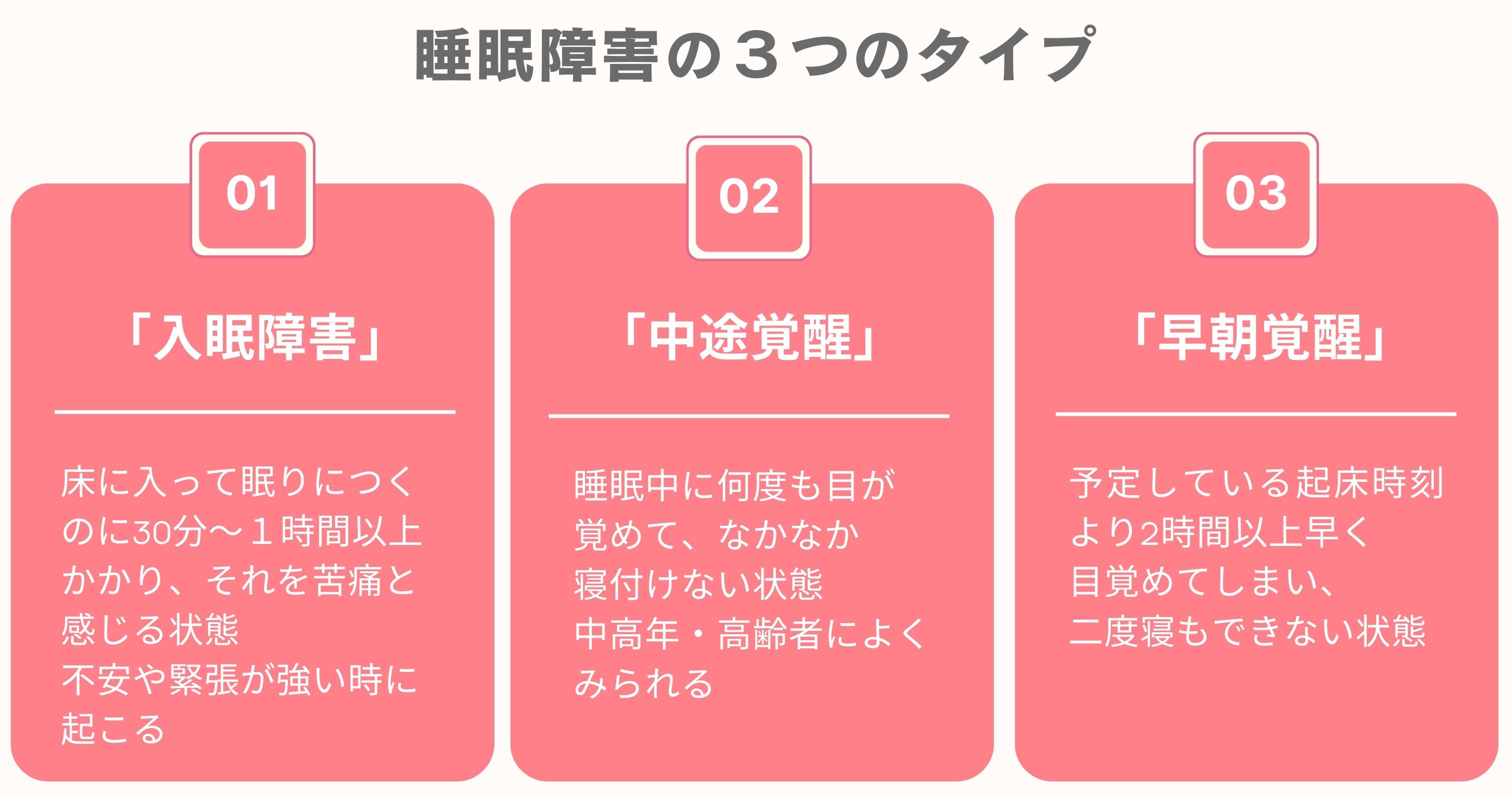
不眠症状には、寝つきの悪い「入眠障害」、眠りが浅く途中で何度も目が覚める「中途覚醒」、早朝に目が覚めて二度寝ができない「早朝覚醒」などのタイプがあります。
自身の症状がこれらのタイプのうちどれかを判断して、それぞれに即した対処法を行う必要があります。
自分の症状がどんな病気に関連するか把握するしたい場合、以下の症状チェッカーで確認してみましょう。
年齢別で見る睡眠障害の特徴の違い
入眠障害、中途覚醒、早朝覚醒のいずれかの不眠症状を持つ人は成人の約20%いると言われていますが,年齢層によって出現率は大きく異なります。
入眠障害はすべての年齢層において20%弱にみられる一方で,中高年齢層では中途覚醒や早朝覚醒など、睡眠を持続する力の低下による不眠症状が顕著に増加することがわかっています。*1)
「眠れない=睡眠障害」ではない
重要なのは、眠れないという症状で、安易に睡眠障害だと判断しないことです。
睡眠時無呼吸症候群・レストレスレッグス症候群(むずむず脚症候群)・周期性四肢運動障害・うつ病による不眠や過眠などは、それぞれの特殊な治療が必要であり、生活習慣の改善や睡眠薬では治療することはできません。
この場合、専門施設での検査と診断が必要です。
これらの睡眠障害が疑われる場合には、日本睡眠学会の睡眠医療認定医や精神科医、脳神経内科医などへのご相談をおすすめします。*1)
理想的な睡眠時間とは?
必要とされる睡眠時間には多くの人が想像しているより大きく個人差があります。
日本人の睡眠時間は平均して7時間半程度ですが、その人にとって十分な睡眠時間(必要睡眠時間)には大きな開きがあります。
稀にですが3、4時間ほどの睡眠で間に合っている人(ショートスリーパー)もいれば、10時間ほど眠らないと寝足りない人(ロングスリーパー)まで様々です。
また、健康な人でも高齢に近づけば一般的に睡眠時間は減っていきます。「若い頃はもっと眠れたのに」という考え方は間違いなのです。
理想的な睡眠時間というものは人によって異なり、またその日の体調や睡眠環境にもよるものなので、あまり〇〇時間寝る!という目標にこだわりすぎてデリケートに考えないようにしましょう。
*1)Sleep and sleep disorders in the elderly Kazuo MISHIMA National Institute of Mental Health, National Center of Neurology and Psychiatry
1. 睡眠障害・不眠症の主な原因
%20(2).png?w=3000&h=1575)
不眠症に悩まされる原因としては精神的な健康状態から睡眠環境、服薬状況まで、様々な要因があります。*2)
- ストレスと心の健康
忙しい現代社会でのストレスや心の不安、仕事や学業のプレッシャーが不眠症を引き起こすことがあります。 - 生活習慣の乱れ
不規則な生活や夜遅くまでのスマートフォンやパソコンの使用、運動不足、不適切な食事、過度のカフェイン摂取などが影響を与えることがあります。 - 睡眠環境の悪化
騒音や明るさ、寝具の選択ミスなど、快適でない睡眠環境が睡眠を妨げる原因となることがあります。
特に、ベッドの硬さや枕の形状は、寝付きの良し悪しだけでなく睡眠の質にも関わります。 - アルコールの摂取
アルコールは睡眠導入には効果がありますが、逆に睡眠を浅くし、利尿作用もあることから、中途覚醒や早朝覚醒の原因となり、睡眠障害を引き起こします。
また、アルコールは容易に耐性を形成し、同じ量では入眠できなくなり、次第に摂取量が多くなります。
長期化すると、肝障害、アルコール依存症などの危険があります。 - 心身の健康問題
他の疾患によって不眠状態が誘発される場合もあります。
高血圧や心臓病(胸苦しさ)・呼吸器疾患(咳・発作)・腎臓病・前立腺肥大(頻尿)・糖尿病・関節リウマチ(痛み)・アレルギー疾患(かゆみ)など様々なからだの病気で不眠が生じます。
こうした場合は、不眠そのものより、背後にある病気の治療が先決です。原因となっている症状がとれれば、不眠はおのずと消失します。 - 加齢
年齢とともに睡眠の質や量が変化することがあります。特に高齢者においても不眠症が増加する傾向があります。 - 薬の副作用
睡眠に影響を及ぼす要因は薬物にも存在します。
例えば、降圧剤や甲状腺製剤、抗がん剤などは睡眠に悪影響を及ぼすことがあります。
抗ヒスタミン薬は日中の眠気を引き起こすことがあります。
また、カフェインを含むコーヒーや紅茶、ニコチンを含むタバコなどは覚醒作用を持っており、良い眠りを妨げる可能性があります。
カフェインは利尿作用もあるため、夜中のトイレ回数も増えることがわかっています。
*2)不眠の原因;e-ヘルスネット/厚生労働省
2. 睡眠障害・不眠症を改善する生活習慣
「自宅の寝室で眠れた」体験が大事
こうした様々な不眠を誘発する要因を挙げていきましたが、不眠の本質は、毎晩繰り返す不眠体験によって生じた不眠恐怖、寝室恐怖による不眠悪化の悪循環であると言われています。
寝室環境に条件付けられた就床時の緊張が入眠困難や浅眠をもたらします。
この悪循環を断ち切るために必要になるのが「自宅の寝室でもよく眠れた」という体験です。*2)睡眠薬や認知行動療法によって効率よく眠ること、そのための治療薬や効果的な睡眠習慣を身につけたという安心感自体が不眠症の根治的な治療介入になっているのです。
したがって、慢性的な不眠症に陥った場合には、治療を躊躇して生理的過覚醒を悪化させるよりも、睡眠習慣を整えるとともに、必要に応じて薬物療法を集中的に行い改善後に減薬・休薬を試みる方が合理的であることがわかっています。自分でできる睡眠障害・不眠症の改善法
%20(1).png?w=3000&h=1575)
眠りが浅い、寝つきが悪いと感じたら、まずは睡眠習慣を改善することから始めてみましょう。
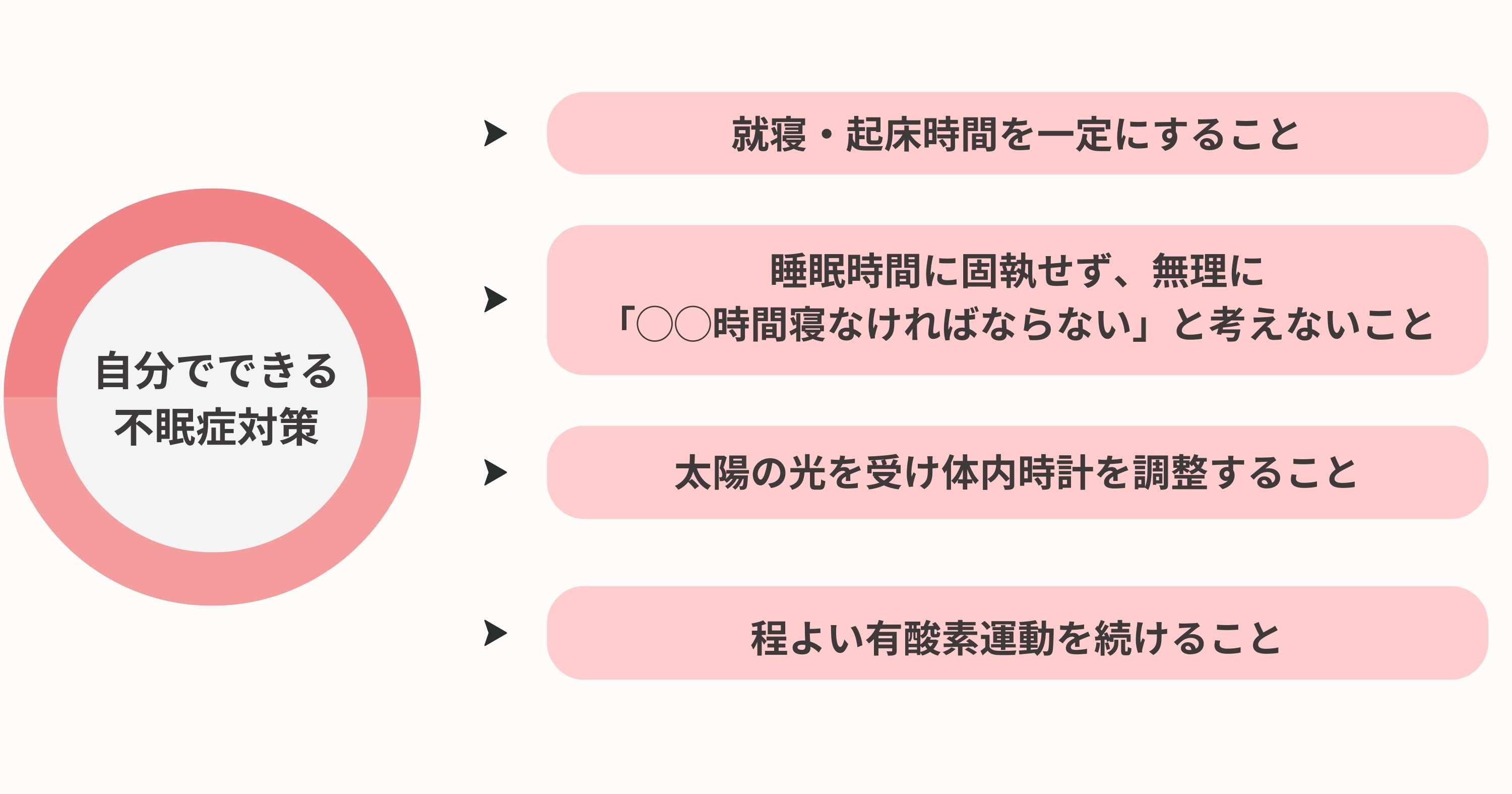
厚生労働省が提案している、安眠のための効果的な睡眠習慣は以下になります。- 就寝・起床時間を一定にすることが重要。
週末や休日の乱れたスケジュールは体内時計を乱すため注意が必要。平日・週末を問わず同じ時刻に起きる・寝る習慣を身につけることが望ましい。 - 睡眠時間に固執せず、無理に「◯◯時間寝なければならない」と考えないこと。
眠気がない場合はベッドから起き出ること。寝床で眠れずにいると不安や緊張が増して逆に眠れなくなることがある。 - 太陽の光を受けることで体内時計が調整される。朝に光を浴びるとメラトニンと呼ばれるホルモンが分泌され、夜の睡眠時間が調整され、早起きが促進される。逆に夜に強い光を浴びると体内時計が遅れ、朝の起床が難しくなる。
- 適度な運動が質の良い睡眠を助ける。
午前よりも午後に軽い運動を行うのが良い。激しい運動は寝つきを悪くする可能性があるため、程よい有酸素運動を続けることが効果的。
不眠症の症状を自覚し始めたら、まずはこれらのポイントを抑えて健康な睡眠習慣を築くことから始めてみましょう。
3. 睡眠障害・不眠症の薬物治療

睡眠薬の働き
睡眠習慣を直そうとしてみても中々眠りの質が上がらなければ、適宜睡眠薬を服用しましょう。
日本人は特に世界に比べても睡眠薬に対する不安が大きいと言われています。
睡眠薬の働きを理解して、安心して導入しましょう。睡眠薬の2つのタイプには次のような違いがあります。
1.脳の機能を低下させるタイプの睡眠薬:
- ベンゾジアゼピン系
- 非ベンゾジアゼピン系
- バルビツール酸系
これらの薬は脳の神経活動を抑えて催眠作用をもたらします。
2.自然な眠気を促すタイプの睡眠薬:
- メラトニン受容体作動薬
- オレキシン受容体拮抗薬
これらの薬は体内の生理的なリズムを調整し、自然な睡眠状態を促進します。*3)
現在の睡眠薬は主に脳の機能を低下させる薬が主流で、大脳辺縁系や脳幹網様体の神経活動を抑制して催眠効果をもたらします。一方、最近では自然な眠気を高めるタイプの睡眠薬も登場しており、睡眠・覚醒のリズムを調整して睡眠状態に導くことができます。
前者の薬は脳の機能を低下させるため、強制的な効果があり、後者は個人差があり効果が異なります。
それぞれのタイプに、個人間で向き、不向きがあるので、お医者さんと相談しつつ自分に合う方を服用するようにしましょう。また、不眠症のタイプの違いによって、服用するお薬の作用時間が変わってきます。
お医者さんと相談しつつ、自分の不眠症のタイプを見極めてみてください。- 入眠障害:超短時間型~短時間型
- 中途覚醒:短時間型~長時間型
- 就寝・起床時間を一定にすることが重要。
早朝覚醒:中間型~長時間型
%20(1).png?w=3000&h=1575)
病院処方の睡眠導入剤と市販薬の違い
一般的に医師から処方される睡眠導入剤は、日常的な不眠、慢性化した不眠が対象です。
一方、市販で販売されている薬は、睡眠改善薬と呼ばれ、一時的な不眠を対象にしており、効果もゆるやかです。
このように病院処方のお薬と市販薬の違いは、対象とする症状が、一過性の不眠かどうかという点にあります。
睡眠薬はいつまで服用すればいいのか
睡眠薬はいつまで服用し、どのタイミングで辞めれば良いのでしょうか。
睡眠薬の適切な使用と服薬の終了についての診療ガイドラインでは、次のようにまとめられています。
「不眠症が改善したら、できるだけ早く睡眠薬を減らし、やめるべきです。減薬や休薬が成功するためには、不眠症状がしっかりと軽減されており、生活の質(QOL)も向上していることが大切です。
中には一部の患者で長期間の睡眠薬の必要性がありますが、その場合でも安全に長く服用しながら、いつでも薬をやめるかどうかを検討しながら、状況に応じて減薬を進めていき、休薬を目指す治療が適切です。睡眠薬の使用を見直すことなく、治療を行うためにも、適切なアプローチが必要です。」
その他の精神疾患等を合併していない限り、徐々に改善できたと効果を感じられれば、服薬量を減らしていくべきでしょう。
*3)Clinical pathway for insomnia treatment : -What does recovery from insomnia mean? What do we need for discontinuation of pharmacotherapy? Kazuo Mishima
4. 睡眠障害・不眠症の治し方:まとめ
%20(1).png?w=3000&h=1575)
眠れない日が続く時は、以下のことをまず意識すると良いでしょう。
- 自分がどのタイプの不眠症なのかを把握し、それぞれに合ったお薬を服用する。
- 睡眠環境を整えすことが先決。「自宅の寝室でもよく眠れた」という体験を大切にする。
- 理想の睡眠時間は存在しない!「○時間睡眠」を目標にしないようにする。
- 「睡眠薬=体に悪影響を及ぼすもの」ではない。正しく服用すれば心配はいらないので、睡眠薬の働きを知り、自分に合ったタイプを服用するようにする。
不眠症、睡眠障害は基本的に「治る可能性が高い」病気です。
眠れない日々やそれに伴う日常生活での機能低下を感じたら、焦って心配せずに、まずは睡眠習慣を見直し、適宜睡眠薬を導入しつつ、徐々に睡眠リズムを戻していくようにしましょう。
%20(1).png?w=3000&h=1575)
24時間予約可能、本日受診できます
LINEで簡単予約